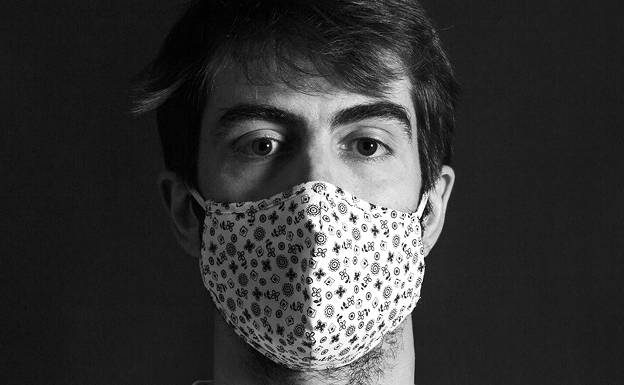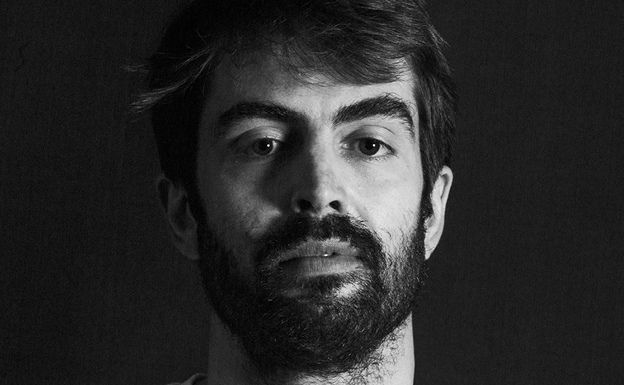
«Lo más fuerte no fue sedar, sino despertar a los pacientes del coma»
Luis da Silva Torres- Anestesista de Valdecilla ·
El anestesista narra su labor de apoyo en la UCI covidSecciones
Servicios
Destacamos

Luis da Silva Torres- Anestesista de Valdecilla ·
El anestesista narra su labor de apoyo en la UCI covidHoy iba a ser un día tranquilo para Luis da Silva Torres (Vigo, 1991). Ha llegado puntual a las ocho de la mañana a Valdecilla, y una hora después camina con un cuaderno en la mano lleno de an otaciones. «Tengo programadas tres operaciones de mano: anestesia local, hacer un bloqueo, procedimientos rudimentarios», dice con una templanza que vuelve extraño el balanceo rápido de su mochila en la espalda. Camina sin dejar de hablar mientras la luz natural del edificio 2 de Noviembre da paso a halógenos y paredes de hormigón, que culminan en pasillos cada vez más estrechos. De pronto se para, aprieta un botón y una puerta descubre un enjambre de cuerpos vestidos con uniforme marrón y naranja. Da Silva se acerca a una máquina que parece de 'vending', introduce unos códigos y saca un par de uniformes de ese marrón. Todo lo hace rápido: mirar, hablar, sonreír, decidir. Tiene 29 años, pero a través de la mascarilla ya se ve una mirada cargada de visiones, sin arrugas ni ojeras a pesar de que se enfrenta a la segunda guardia de la semana. «Chaqueta para ti, por si tienes frío dentro», dice, y se despide hasta el otro lado del vestuario del área quirúrgica donde saldrá vestido de anestesista, listo para la operación.
¿Quién era antes de enfundarse ese pijama marrón con las siglas del Servicio Cántabro de Salud serigrafiadas en el pecho? Luis da Silva estudió Medicina en Santiago de Compostela, vino a Santander a hacer la residencia atraído por el volumen quirúrgico del hospital y por la opción de hacer deportes de mar y montaña. Cuatro años después de rotar por todas las especialidades de Anestesia y Reanimación, terminó su formación el 28 de mayo de 2020. Celebró su primer contrato como adjunto del servicio con una pandemia mundial y en confinamiento. «Cuando llegas al hospital recién licenciado, te dirigen, luego te dan toda la autonomía que puedes asumir», dice. Y lo que asumió entonces el doctor Da Silva, como se presenta al paciente que acaba de entrar en camilla al quirófano 20, fueron las tareas de una UCI covid a la que fue voluntario el pasado octubre. ¿Sintió miedo? «Iba a una unidad de referencia del hospital y sabía que me iban a dejar autonomía, pero era alegría y miedo a partes iguales». La prueba está en que no se lo contó a sus padres, hasta más adelante: «No les hizo gracia, evidentemente. Pero en la segunda ola las medidas de seguridad ya eran muy buenas, teníamos los EPI al completo, gel, cámaras para cambiarnos, no tuve sensación de precariedad ni estar falto de recursos». En realidad, los recursos que necesitó fueron otros, ya que tuvo que enfrentarse a decisiones como quién entraba en la UCI y quién no según su edad e historial médico; quién sería capaz de soportar el tratamiento invasivo de los respiradores y la medicación; inducir el coma a pacientes a los que les aseguraba que lo mejor que les iba a pasar era quedarse dormidos, aunque fuera muy probable que no volvieran de allí a donde les mandaba la anestesia, la entubación, el coma. ¿Como es la mano que toca a esos cuerpos? ¿A qué se agarró entonces para no perder el equilibrio cuando los pacientes enfermos de covid se ahogaban, se ponían azules, no querían que les entubaran y a la vez no querían morir?
«Caballero, buenos días, soy el doctor Da Silva», dice mirando a los ojos al paciente. El hombre está cubierto con una manta, y a su alrededor sucede la coreografía de un quirófano: cuerpos e instrumentos plastificados que aparecen sobre mesas de metal con ruedas, hay pitidos, mecanismos que se accionan con un estruendo que sobresalta. Mientras sucede ese trasiego de una decena de personas, la voz del anestesista se dirige únicamente al paciente. Le mira a los ojos, le toca el hombro, le habla despacio y le cuenta que van a administrarle anestesia local para que no note la mano, y además, algo de sedación «para que esté tranquilo».
¿Cómo era hacer eso mismo ante los ojos de un paciente que no puede respirar? «Una cosa que hemos aprendido todos en el hospital es a expresar emociones entre la frente y la nariz, e intentas transmitir todo lo que puedes. El contacto físico en ese momento hace mucho, agarrar de la mano, del hombro. En la UCI acabé diciendo siempre una misma frase: eso tan malo de la tele le ha pasado a usted, pero aquí estamos cinco o seis personas que nos vamos a encargar de que salga todo bien; usted va a ser el que mejor pase este trance porque ahora se va a dormir y se va a despertar con todo arreglado. Es lo mismo que decía en los quirófanos a mis pacientes». ¿Volvieron todos los que envió a ese lado de la inconsciencia, mientras sus cuerpos peleaban contra el virus? «No», dice, «como médico actúas siguiendo protocolos, pero la parte humana te hace pensar en darle la mayor comodidad a esa persona, y aunque supiera que era muy probable que no lo fuera a superar, le miraba a los ojos y le hablaba para que se durmiera tranquilo». En las manos del doctor Da Silva se quedaba la conciencia ausente del paciente; ¿qué sentía en esos momentos, cuando el único eco de vida de esa persona a la que acababa de hablar era la máquina de respiración asistida? «No sabemos bien qué pasa en el cerebro cuando inducimos el sueño, pero aprendes a reconocer patrones de comportamiento según la profundidad de la sedación. Muchas veces teníamos la alegría de poder despertar a alguien después de estar intubado y dormido mucho tiempo, y esa persona no tenía casi sensación de paso del tiempo», y entonces sonríe con esa parte expresiva de las cejas: «Lo más fuerte no fue tanto sedar, el sentimiento más fuerte que me evocó estar en la UCI fue despertar a alguien tras el coma».
En el quirófano 20, el paciente parece relajarse tras la sedación. Da Silva vigila los monitores y da la indicación de empezar. «Pongamos música», dice alguien. Van y vienen los instrumentos, las capas de piel y músculos se van separando, y cuando desde el ordenador empiezan a sonar los acordes de 'Hey Jude' de The Beatles, quedan a la vista los dos extremos del nervio cercenado. La mano transmite un aspecto plástico, sin casi circulación por la adrenalina inyectada, y aislada por papeles azules del cuerpo al que pertenece. El nervio que se asoma por la incisión tiene la textura de un espagueti poco cocido. Canta McCartney y algunos tararean los alegres acordes ante la perspectiva de que el hombre en unos días recuperará la movilidad de la mano derecha con la que trabaja.
Los pacientes
la familia
En la UCI covid, en cambio, nadie tarareaba. «El primer día, el jefe de Intensivos me enseñó las salas, luego me puse un EPI por segunda vez en mi vida, y entré. Fue sobrecogedor el silencio y el sonido de los respiradores, ver a 14 pacientes intubados que estaban mal, muy mal, y algunos bocabajo. Dije, joder». Ahí tuvo una noción «total» de la pandemia, la visión de cuerpos vivos dormidos que luchaban por su salvación, ante la insistencia de los facultativos y las enfermeras, empeñados en dar el mejor soporte vital para lograrlo: «En Reanimación ya había tratado pacientes que estaban tan malos, pero no tanta cantidad. Las enfermeras no daban abasto, de una cama a otra poniendo medicación a toda leche. Así que empecé. Empecé a ver a los pacientes, uno a uno...», y cita de memoria los nombres de las personas que asistió en esos dos meses que pasó apoyando al equipo de la UCI.
Esa mañana, en el quirófano 20, la sábana que cubre al paciente se empieza a mover con brusquedad. Suena un gemido gutural que Da Silva calma al tocar los botones de la máquina que dispensa la cantidad justa de anestesia. La respuesta es inmediata y los cirujanos vuelven a su obra. Un hilo de nailon visible sólo bajo las gafas de aumento del cirujano Manuel Sánchez empieza a unir los dos extremos del nervio. El paciente tiene los nudillos de alguien que trabaja con la fuerza desde antes de crecer. Y como si algo de esa fuerza le reclamara, se revuelve y balbucea, grita como si quisiera huir dormido. Le llaman por su nombre, piden que se calme al dueño de esa mano abierta que podrá volver a sujetar rotores y válvulas si ahora mismo se está quieto. La pinza de sutura en la mano del cirujano está en el aire, el nailon aguarda a dar el último punto con un leve temblor. Los pitidos de las máquinas se comen el pop británico mientras Da Silva decide en segundos hacia dónde tirar: anestesia general, con el riesgo que conlleva, o aguantar con la sedación y que se llegue a descontrolar del todo. Un minuto después, el delirio de un hombre que debía de estar dormido se transforma en una quietud irreal. Todos respiran.
«No estaba previsto, pero siempre tenemos que estar preparados para este tipo de complicaciones», dice Da Silva, que tiene la frente perlada, pero su voz sigue inalterable bajo la mascarilla. Un autocontrol entrenado en horas de quirófano como residente, y también ante camas de pacientes que no podían respirar, a los que durmió cogiéndoles la mano. «Hoy iba que ser una día tranquilo», dice al despedirse. La mochila le bota en la espalda cuando se aleja como llevándole la contraria.
¿Ya eres suscriptor/a? Inicia sesión
Publicidad
Publicidad
Jon Garay y Gonzalo de las Heras
Equipo de Pantallas, Oskar Belategui, Borja Crespo, Rosa Palo, Iker Cortés | Madrid, Boquerini, Carlos G. Fernández, Mikel Labastida y Leticia Aróstegui
Esta funcionalidad es exclusiva para suscriptores.
Reporta un error en esta noticia
Comentar es una ventaja exclusiva para suscriptores
¿Ya eres suscriptor?
Inicia sesiónNecesitas ser suscriptor para poder votar.